
इन विट्रो फर्टिलाइजेशन (IVF) क्या है? जानिए टेस्ट ट्यूब बेबी की पूरी प्रक्रिया
इन विट्रो फर्टिलाइजेशन (IVF) में शरीर के बाहर महिला के अंडे को पुरुष शुक्राणु के साथ निषेचित करना और फिर इसे बांझपन से पीड़ित महिला के गर्भाशय में प्रत्यारोपित करना शामिल है। जब गर्भधारण के अन्य विकल्प काम नहीं कर रहे हों, तो आईवीएफ गर्भवती होने में मदद कर सकता है।
आईवीएफ बांझपन से पीड़ित उन दंपतियों की मदद करता है, जो बच्चा पैदा करना चाहते हैं। क्योंकि यह महंगा और आक्रामक है, इसलिए जोड़े अक्सर पहले अन्य प्रजनन उपचार आज़माते हैं। इनमें प्रजनन संबंधी दवाएं लेना या अंतर्गर्भाशयी गर्भाधान कराना शामिल हो सकता है।

इन विट्रो फर्टिलाइजेशन (आईवीएफ) एक प्रकार की आम और प्रभावी सहायक प्रजनन तकनीक (ART) है। आईवीएफ से एक से अधिक बच्चों के जन्म की संभावना भी अधिक होती है।
यह लेख इन विट्रो फर्टिलाइजेशन (IVF) की प्रक्रिया के बारे में पूरी जानकारी प्रदान करता है, इसलिए लेख को पूरा पढ़ें।
इन विट्रो फर्टिलाइजेशन (IVF) क्या है?
इन विट्रो फर्टिलाइजेशन (IVF) एक आम और प्रभावी सहायक प्रजनन तकनीक (ART) है, जिसे आम भाषा में “टेस्ट ट्यूब बेबी” प्रक्रिया भी कहते हैं। यह एक जटिल श्रृंखलाबद्ध प्रक्रिया है, जिससे किसी महिला को गर्भधारण हो सकता है।
आईवीएफ बांझपन का इलाज है, एक ऐसी स्थिति, जिसमें अधिकांश जोड़े कम से कम एक वर्ष तक प्रयास करने के बाद भी गर्भवती नहीं हो पाते हैं। बच्चे में होने वाली आनुवंशिक समस्याओं को इन विट्रो फर्टिलाइजेशन तकनीक रोकने में कारगर हो सकती है।
इन विट्रो निषेचन के दौरान, परिपक्व अंडों को अंडाशय से निकालकर प्रयोगशाला में शुक्राणु द्वारा निषेचित किए जाते हैं। फिर एक या अधिक निषेचित अंडों (जिन्हें भ्रूण कहा जाता है) को गर्भाशय में रख दिया जाता है, जहां भ्रूण का आगे का विकास होता है। आईवीएफ के एक पूर्ण चक्र में लगभग 2 से 3 सप्ताह लगते हैं। कभी-कभी ये चरण अलग-अलग भागों में विभाजित किये जाते हैं, जिससे इस प्रक्रिया में अधिक समय लग सकता है।
आईवीएफ दंपत्ति के स्वयं के अंडों और शुक्राणु का उपयोग करके किया जा सकता है। या इसमें किसी ज्ञात या अज्ञात दाता के अंडे, शुक्राणु या भ्रूण शामिल हो सकते हैं। कुछ मामलों में, किराए की कोख (Surrogacy) का उपयोग भी किया जा सकता है।
आईवीएफ तकनीक से स्वस्थ बच्चा पैदा करने की संभावना कई कारकों पर निर्भर करती है, जैसे आपकी उम्र और बांझपन का कारण। इसके अलावा, आईवीएफ में ऐसी प्रक्रियाएं शामिल होती हैं, जो समय लेने वाली, महंगी और आक्रामक हो सकती हैं। आईवीएफ से एक से अधिक बच्चों के जन्म की संभावना भी हो सकती है, इसे एकाधिक गर्भावस्था कहा जाता है।
Read Also – IVF
इसे भी पढ़ें – टेस्ट ट्यूब बेबी प्रोसेस | Test Tube Baby Process in Hindi
इन विट्रो फर्टिलाइजेशन (IVF) क्यों किया जाता है?
इन विट्रो फर्टिलाइजेशन (IVF) बांझपन या आनुवांशिक समस्याओं से पीड़ित उन लोगों की मदद करता है, जो बच्चा पैदा करना चाहते हैं।
बांझपन का इलाज करने के लिए आईवीएफ से पहले, जोड़े अक्सर पहले अन्य प्रजनन उपचार आजमाते हैं, जिनमें शरीर में प्रवेश करने वाली कम या कोई प्रक्रिया शामिल नहीं होती है। इनमें प्रजनन संबंधी दवाएं लेना या अंतर्गर्भाशयी गर्भाधान कराना शामिल हो सकता है। उस प्रक्रिया के दौरान, डॉक्टर शुक्राणु को सीधे महिला के गर्भाशय में स्थानांतरित कर देता है।
लोग कई कारणों से आईवीएफ का विकल्प चुनते हैं, जिनमें बांझपन की समस्या या किसी एक साथी की मौजूदा स्वास्थ्य स्थिति शामिल है। कुछ लोग अन्य प्रजनन विधियों के विफल होने के बाद या उम्र अधिक है, तब आईवीएफ का प्रयास करते हैं। आईवीएफ समलैंगिक जोड़ों या ऐसे लोगों के लिए भी एक प्रजनन विकल्प है, जो बिना साथी के बच्चा पैदा करना चाहते हैं।
इसे भी पढ़ें – 35-50 की उम्र में महिलाओं की सुरक्षात्मक स्वास्थ्य देखभाल कैसी हो?
आईवीएफ कितना आम है?
IVF तकनीक बहुत ही आम है, जो दुनिया भर में उपलब्ध है और तेज़ी से बढ़ रही है, 1978 से सहायक प्रजनन तकनीक (ART) से 10 मिलियन से ज़्यादा बच्चे पैदा हुए हैं और हर साल लगभग 500,000+ बच्चे पैदा होते हैं।
दुनिया भर में हर साल 2.5 मिलियन से ज़्यादा ART चक्र किए जाते हैं, हालांकि दुनिया भर के सभी चक्रों का 76% चीन, जापान और US समेत 10 देशों में होता है।
भारत में भी IVF बहुत आम है और तेज़ी से बढ़ रहा है, लगभग 27.5 मिलियन जोड़े बाँझपन की समस्या से जूझ रहे हैं? जैसे-जैसे पेरेंट बनने की इच्छा बढ़ रही है, वैसे-वैसे असरदार प्रजनन क्षमता के समाधान की मांग भी बढ़ रही है।
हाल के सालों में, इन विट्रो फर्टिलाइजेशन (IVF) अनगिनत लोगों और कपल्स के लिए एक वरदान बनकर उभरा है। भारत में हर साल लगभग 2 से 2.5 लाख IVF चक्र किए जा रहे हैं।
बढ़ती इनफर्टिलिटी रेट और बेहतर पहुंच की वजह से, भारत 35-40% की सक्सेस रेट के साथ सस्ते IVF के लिए एक ग्लोबल हब बन गया है।
आईवीएफ से किसे लाभ हो सकता है?
कभी-कभी, 40 वर्ष से अधिक उम्र के लोगों में बांझपन के लिए मुख्य उपचार के रूप में इन विट्रो फर्टिलाइजेशन (IVF) की पेशकश की जाती है। यदि आपको कुछ स्वास्थ्य स्थितियाँ हैं, तो भी इसे किया जा सकता है।
यदि आपके या आपके साथी के पास निम्नलिखित समस्याएं हैं, तो आईवीएफ एक विकल्प हो सकता है:
- फैलोपियन ट्यूब की क्षति या रुकावट – अंडे फैलोपियन ट्यूब के माध्यम से अंडाशय से गर्भाशय तक जाते हैं। यदि दोनों नलिकाएं क्षतिग्रस्त या अवरुद्ध हो जाती हैं, तो अंडे का निषेचित होना या भ्रूण का गर्भाशय तक जाना कठिन हो जाता है।
- ओव्यूलेशन संबंधी विकार – यदि ओव्यूलेशन नहीं होता है या अक्सर नहीं होता है, तो शुक्राणु द्वारा निषेचित होने के लिए कम अंडे उपलब्ध होते हैं।
- एंडोमेट्रियोसिस – यह स्थिति तब होती है, जब गर्भाशय की परत जैसा ऊतक गर्भाशय के बाहर बढ़ने लगता है, जो अक्सर अंडाशय, गर्भाशय और फैलोपियन ट्यूब को प्रभावित करता है।
- गर्भाशय फाइब्रॉएड – गर्भाशय में होने वाले ट्यूमर को फाइब्रॉएड कहते हैं, अधिकतर, वे कैंसर नहीं होते हैं। वे 30 से 40 की उम्र की महिलाओं में आम हैं। जिसके कारण निषेचित अंडा गर्भाशय से जुड़ नहीं पाता है।
- गर्भनिरोधक सर्जरी – ट्यूबल लिगेशन ऑपरेशन यानि गर्भावस्था को हमेशा के लिए रोकने के लिए फैलोपियन ट्यूब को काट देना या बाँध देनादेना। यदि आप ट्यूबल बंधाव के बाद गर्भधारण करना चाहती हैं, तो आईवीएफ एक विकल्प हो सकता है।
- शुक्राणु संबंधी समस्याएं – शुक्राणु की कम संख्या या उनकी गति या आकार में असामान्य परिवर्तन या गतिशीलता में कमी से शुक्राणु के लिए अंडे को निषेचित करना कठिन हो सकता
- अस्पष्टीकृत बांझपन – यह तब होता है, जब परीक्षण किसी के बांझपन का असली कारण नहीं ढूंढ पाते हैं।
- आनुवंशिक विकार का खतरा – किसी आनुवांशिक विकार के खतरे से निपटने के लिए डॉक्टर आईवीएफ तकनीक की सिफारिश कर सकता है। इसे प्रीइम्प्लांटेशन जेनेटिक परीक्षण कहा जाता है, ताकि जिन भ्रूणों में कोई आनुवांशिक समस्या न हो, उन्हें ही गर्भाशय में रखा जाये।
- कैंसर या अन्य स्वास्थ्य स्थितियां – विकिरण या कीमोथेरेपी जैसे कैंसर उपचार प्रजनन क्षमता को नुकसान पहुंचा सकते हैं। यदि आप कैंसर का इलाज शुरू करने वाले हैं, तो आईवीएफ भविष्य में बच्चा पैदा करने का एक तरीका हो सकता है।
जिन महिलाओं का गर्भाशय काम नहीं कर रहा है या जिनके लिए गर्भावस्था गंभीर स्वास्थ्य जोखिम पैदा करती है, वे गर्भधारण के लिए सरोगेसी (Surrogacy) का उपयोग करके आईवीएफ का चयन कर सकते
इसे भी पढ़ें – पुरुषों और महिलाओं में बांझपन क्या है?
इन विट्रो फर्टिलाइजेशन (IVF) के जोखिम
इन विट्रो फर्टिलाइजेशन से कुछ स्वास्थ्य समस्याओं की संभावना बढ़ जाती है। अल्पावधि से दीर्घावधि तक, इन जोखिमों में शामिल हैं:
- तनाव: आईवीएफ, शरीर को दिमागी और आर्थिक रूप से तनाव देने वाला हो सकता है। परामर्शदाताओं, परिवार और दोस्तों का सहयोग आपको और आपके साथी को बांझपन के इलाज से निपटने में सहायक हो सकते हैं।
- अंडों की पुनर्प्राप्ति की जटिलताएँ: अंडा पुनर्प्राप्ति की प्रक्रिया के दौरान सुई से रक्तस्राव, संक्रमण या आंत, मूत्राशय या रक्त वाहिका को क्षति हो सकती है। जोखिम एनेस्थीसिया से भी जुड़े हैं, जो प्रक्रिया के दौरान दर्द को महसूस होने नहीं देती।
- डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम: यह एक ऐसी स्थिति है, जिसमें अंडाशय में सूजन और दर्द होने लगता है। यह ओव्यूलेशन को उत्तेजित करने के लिए ली जाने वाली प्रजनन दवाओं के इंजेक्शन लेने के कारण हो सकता है।
- गर्भपात: आईवीएफ के जरिये गर्भधारण करने वाले लोगों में गर्भपात की दर प्राकृतिक रूप से गर्भधारण करने वाले लोगों के समान ही है। 20 वर्ष की आयु के गर्भवती लोगों में लगभग 15% और 40 वर्ष की आयु वाले लोगों में 50% से अधिक। गर्भवती व्यक्ति की उम्र बढ़ने के साथ यह दर बढ़ती जाती है।
- अस्थानिक गर्भावस्था: यह एक ऐसी स्थिति है, जिसमें एक निषेचित अंडा गर्भाशय के बाहर, अक्सर फैलोपियन ट्यूब में ऊतक से जुड़ जाता है। भ्रूण गर्भाशय के बाहर जीवित नहीं रह सकता और गर्भावस्था को जारी रखने का कोई औचित्य नहीं है।
- एकाधिक गर्भधारण: आईवीएफ से एक से अधिक बच्चे होने का खतरा बढ़ जाता है। एक ही बच्चे के साथ गर्भधारण करने की तुलना में कई बच्चों के साथ गर्भवती होने से गर्भावस्था से संबंधित उच्च रक्तचाप और मधुमेह, जल्दी प्रसवपीड़ा और प्रसव, जन्म के समय कम वजन और जन्म दोषों का खतरा अधिक होता है।
- जन्म दोष: माँ की उम्र जन्म दोषों के लिए मुख्य जोखिम कारक है, चाहे बच्चे की कल्पना कैसे भी की गई हो। लेकिन आईवीएफ जैसी सहायक प्रजनन तकनीकें हृदय संबंधी, पाचन संबंधी समस्याओं या अन्य स्थितियों के साथ पैदा होने वाले बच्चे में थोड़ा अधिक जोखिम से जुड़ी होती हैं।
- समय से पहले प्रसव और जन्म के समय कम वजन: शोध से पता चलता है, कि आईवीएफ से यह जोखिम थोड़ा बढ़ जाता है, कि बच्चा जल्दी पैदा होगा या जन्म के समय उसका वजन कम होगा।
- कैंसर: कुछ शुरुआती अध्ययनों से पता चला है, कि अंडों की पुनर्प्राप्ति के लिए इस्तेमाल की जाने वाली कुछ दवाएं एक विशिष्ट प्रकार के डिम्बग्रंथि ट्यूमर से जुड़ी हो सकती हैं। लेकिन हाल के अध्ययन इन निष्कर्षों का समर्थन नहीं करते हैं।
इसे भी पढ़ें – यौन संचारित संक्रमण (एसटीआई) के बारे में महत्वपूर्ण जानकारी
IVF उपचार से पहले कौन से परीक्षण आवश्यक हैं?
आईवीएफ (इन विट्रो फर्टिलाइजेशन) को यथासंभव सुरक्षित और सफल बनाने के लिए, प्रजनन विशेषज्ञ उपचार-पूर्व जोड़ों को विभिन्न परीक्षणों की सलाह देते हैं। ये परीक्षण सुनिश्चित करते हैं, कि आपका शरीर तैयार है और संभावित जोखिमों की पहचान होती है, जो सटीक उपचार योजना बनाने में मदद करते हैं, ताकि सफलता की दर सबसे ज्यादा हो।
आईवीएफ उपचार से पहले के परीक्षणों में निम्न शामिल हैं:
- डिम्बग्रंथि रिजर्व परीक्षण – इसमें रक्त परीक्षण के जरिये, शरीर में अंडे उपलब्धता और आपूर्ति का पता लगाया जाता है। रक्त परीक्षण के परिणाम, अक्सर अंडाशय के अल्ट्रासाउंड के साथ उपयोग किए जाते हैं, यह अनुमान लगाने में मदद कर सकते हैं, कि आपके अंडाशय प्रजनन दवाओं पर कैसे प्रतिक्रिया देंगे।
- वीर्य विश्लेषण – पुरुषों के वीर्य विश्लेषण से वीर्य में शुक्राणुओं की मात्रा, गाढ़ापन, संरचना, आकार और गतिशीलता की जांच की जाती है। यह परीक्षण प्रारंभिक प्रजनन मूल्यांकन का हिस्सा हो सकता है। या यह आईवीएफ उपचार चक्र शुरू होने से कुछ समय पहले किया जा सकता है।
- अल्ट्रासाउंड परीक्षण – गर्भाशय में कुछ असामान्यताएं हो सकती हैं जो प्रत्यारोपण या अन्य समस्याओं को रोक सकती हैं। ट्रांसवजाइनल अल्ट्रासाउंड का उपयोग किसी भी विसंगति के लिए गर्भाशय गुहा और अस्तर को स्कैन करने के लिए किया जा सकता है।
- संक्रामक रोगों की जांच – कुछ संक्रामक रोग जैसे हेपेटाइटिस बी, एचआईवी, क्लैमाइडिया, सिफलिस और कुछ अन्य भ्रूण के विकास को प्रभावित कर सकते हैं या गर्भावस्था में गंभीर जटिलताएं पैदा कर सकते हैं।
- हिस्टेरोस्कोपी – इस परीक्षण में, एंडोस्कोपिक प्रक्रिया का उपयोग करके गर्भाशय गुहा की जांच की जाती है। सूजन, पॉलीप्स की उपस्थिति, संक्रमण और अन्य समस्याओं की जांच के लिए गर्भाशय गुहा के अंदर एक कैमरा लगा हुआ एक स्कोप डाला जाता है।
- भ्रूण स्थानांतरण का अभ्यास – इस परीक्षण में गर्भाशय में वास्तविक भ्रूण नहीं रखा जाता है, बल्कि आपके गर्भाशय की गहराई का पता लगाने के लिए किया जा सकता है। यह उस तकनीक को निर्धारित करने में भी मदद करता है, जिसके एक या अधिक वास्तविक भ्रूण डाले जाने पर सबसे अच्छा काम करने की संभावना होती है।
- गर्भाशय परीक्षण – आईवीएफ शुरू करने से पहले गर्भाशय की अंदरूनी परत की जांच की जाती है। इसमें सोनोहिस्टेरोग्राफी नामक परीक्षण शामिल हो सकता है। गर्भाशय के अंदर देखने के लिए योनि और गर्भाशय ग्रीवा के माध्यम से एक पतली, लचीली, रोशनी वाली दूरबीन को गर्भाशय में डाला जाता है।
- आनुवंशिक परीक्षण – यह देखने के लिए किया जा सकता है कि क्या कोई गुणसूत्र या आनुवंशिक असामान्यताएं हैं जो सफल गर्भावस्था को रोक सकती हैं या गर्भ को पारित कर सकती हैं।
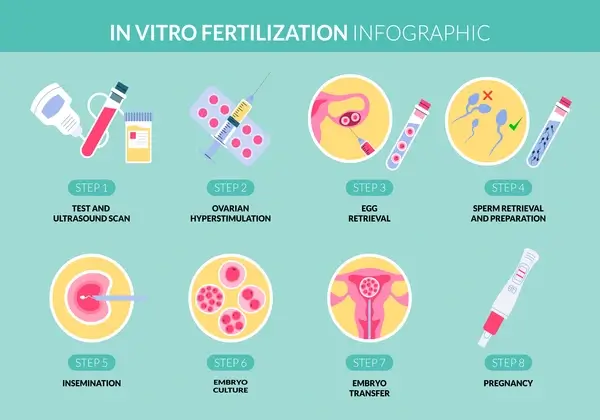
इन विट्रो फर्टिलाइजेशन चक्र कैसे काम करता है?
इन विट्रो फर्टिलाइजेशन (IVF) में कई चरण शामिल होते हैं, जिन्हें पूरा होने में दो या अधिक सप्ताह लगते हैं। कुल मिलाकर, इन चरणों को आईवीएफ चक्र कहा जाता है। जिनमें शामिल होते हैं:
चरण 1. डिम्बग्रंथि उत्तेजना
इन विट्रो फर्टिलाइजेशन (IVF) चक्र की शुरुआत अंडाशय को अधिक अंडे बनाने में मदद करने के लिए हार्मोन देने से शुरू होती है। आमतौर पर हर महीने एक अंडा विकसित होता है, लेकिन एकाधिक अंडों की आवश्यकता होती है, क्योंकि कुछ अंडे शुक्राणु से निषेचित नहीं होते हैं या ठीक से विकसित नहीं होते हैं।
कुछ दवाओं का उपयोग इसके लिए किया जा सकता है:
- अंडाशय को उत्तेजित करना: आपको ऐसे हार्मोन के टीके दिए जा सकते हैं, जो एक समय में एक से अधिक अंडों को विकसित होने में मदद करते हैं। शॉट में कूप-उत्तेजक हार्मोन (FSH), या ल्यूटिनाइजिंग हार्मोन (LH) या दोनों शामिल हो सकते हैं।
- अंडे को परिपक्व होने में मदद करना: ह्यूमन कोरियोनिक गोनाडोट्रोपिन (hCG) नामक हार्मोन, या अन्य दवाएं, अंडों को पकने और अंडाशय की थैली (फॉलिकल्स) से निकलने के लिए तैयार होने में मदद कर सकती हैं।
- डिंबोत्सर्जन में देरी: ये दवाएं शरीर को विकासशील अंडों को जल्दी रिलीज करने से रोकती हैं।
- गर्भाशय की परत तैयार करना: अंडों को एकत्र करने की प्रक्रिया के दिन से ही प्रोजेस्टेरोन हार्मोन की खुराक ले सकती हैं या उस समय से ले सकती हैं, जब भ्रूण गर्भाशय में रख दिया गया हो। वे उन बाधाओं में सुधार करते हैं और निषेचित अंडा आपके गर्भाशय की परत से जुड़ जाता है।
आपका डॉक्टर निर्णय लेता है कि कौन सी दवाओं का उपयोग करना है और कब तक करना है।
अक्सर, अंडा पुनर्प्राप्ति की प्रक्रिया के साथ एकत्र करने के लिए तैयार होने से पहले आपको 1 से 2 सप्ताह की डिम्बग्रंथि उत्तेजना की आवश्यकता होगी। यह पता लगाने के लिए कि अंडे कब तैयार होंगे, आपको निम्न परीक्षण की आवश्यकता हो सकती है:
- योनि अल्ट्रासाउंड, विकासशील रोमों को ट्रैक करने के लिए अंडाशय की एक इमेजिंग परीक्षा। वे अंडाशय में तरल पदार्थ से भरी थैली होती हैं, जहां अंडे परिपक्व होते हैं।
- रक्त परीक्षण, यह जांचने के लिए कि आप डिम्बग्रंथि उत्तेजना की दवाओं पर कैसे प्रतिक्रिया करते हैं। जैसे-जैसे रोम विकसित होते हैं, एस्ट्रोजन का स्तर अक्सर बढ़ता जाता है। अंडोत्सर्ग के बाद तक प्रोजेस्टेरोन का स्तर कम रहता है।
कभी-कभी, अंडे एकत्र करने से पहले आईवीएफ चक्र को रद्द करना पड़ सकता है। इसके कारणों में शामिल हैं:
- पर्याप्त रोम विकसित नहीं होते।
- ओव्यूलेशन बहुत जल्दी हो जाता है।
- बहुत अधिक रोम विकसित हो जाते हैं, जिससे डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम का खतरा बढ़ जाता है।
- अन्य चिकित्सीय समस्याएं होती हैं।
यदि आपका चक्र रद्द हो जाता है, तो आपका डॉक्टर ली जाने वाली दवाओं खुराक को बदलने की सिफारिश कर सकता है। इससे भविष्य के आईवीएफ चक्रों के दौरान बेहतर प्रतिक्रिया मिल सकती है। या फिर आपको सलाह दी जा सकती है, कि आप एक एग डोनर की तलाश करें।
चरण 2. अंडा पुनर्प्राप्ति
यह एक या दोनों अंडाशय से अंडे एकत्र करने की प्रक्रिया है। यह प्रक्रिया प्रजनन दवा के अंतिम शॉट के 34 से 36 घंटे बाद और ओव्यूलेशन से पहले की जाती है।
- एनेस्थीसिया का उपयोग अंडा पुनर्प्राप्ति के दौरान दर्द को प्रबंधित करने के लिए किया जाता है।
- रोमों का पता लगाने के लिए एक अल्ट्रासाउंड उपकरण को योनि में रखा जाता है। इस प्रक्रिया को ट्रांसवजाइनल अल्ट्रासाउंड एस्पिरेशन कहा जाता है।
- यदि योनि के माध्यम से आपके अंडाशय तक नहीं पहुंचा जा सकता है, तो अंडे पेट की दीवार के माध्यम से निकाले जाते हैं, लेकिन शायद ही कभी।
- सुई के माध्यम से अंडों को रोम से निकाला जाता है, जिसे फॉलिक्युलर एस्पिरेशन कहते हैं। लगभग 20 मिनट में कई अंडे निकाले जा सकते हैं।
- अंडा पुनर्प्राप्ति में आमतौर पर 15 से 30 मिनट लगते हैं।
- प्रक्रिया के बाद, आपको ऐंठन और पेट भरा हुआ महसूस हो सकता है।
चरण 3. शुक्राणु पुनर्प्राप्ति
यदि आप अपने साथी के शुक्राणु का उपयोग कर रही हैं, तो अंडाणु पुनर्प्राप्ति की सुबह वीर्य का नमूना क्लिनिक में एकत्र किया जाना चाहिए। या फिर शुक्राणु को समय से पहले एकत्र करके जमाया जा सकता है।
अधिकतर, वीर्य का नमूना हस्तमैथुन के माध्यम से एकत्र किया जाता है। यदि कोई व्यक्ति स्खलन नहीं कर पाता है या वीर्य में शुक्राणु नहीं है, तो अन्य तरीकों जैसे टेस्टिकुलर एस्पिरेशन नामक प्रक्रिया के जरिये सीधे अंडकोष से शुक्राणु एकत्र किया जाता है।
दाता के शुक्राणु का भी उपयोग किया जा सकता है। प्रयोगशाला में वीर्य द्रव से शुक्राणु को अलग किया जाता है।
चरण 4. अंडों का निषेचन
परिपक्व अंडों को एक तरल में रखा जाता है, जो उन्हें विकसित होने में मदद करता है। स्वस्थ और परिपक्व दिखने वाले अंडों को शुक्राणु के साथ निषेचन करके भ्रूण बनाने का प्रयास किया जाता है। आमतौर पर, आईवीएफ में लगभग 65% से 80% अंडे निषेचित होते हैं।
शुक्राणु के साथ अंडों को निषेचित करने के लिए दो सामान्य तरीकों का इस्तेमाल किया जा सकता है:
- पारंपरिक गर्भाधान – स्वस्थ शुक्राणु और परिपक्व अंडों के साथ मिश्रित किया जाता है और इनक्यूबेटर में रखा जाता है।
- इंट्रासाइटोप्लाज्मिक स्पर्म इंजेक्शन (ICSI) – प्रत्येक परिपक्व अंडे में एक स्वस्थ शुक्राणु डाला जाता है। अक्सर, आईसीएसआई का उपयोग तब किया जाता है, जब वीर्य की गुणवत्ता या संख्या कोई मुद्दा हो।
कुछ स्थितियों में, भ्रूण को गर्भाशय में रखने से पहले अन्य प्रक्रियाओं की सिफारिश की जा सकती है। इसमे शामिल है:
- सहायता प्राप्त हैचिंग – निषेचन के लगभग 5 से 6 दिन बाद, एक भ्रूण अपने चारों ओर की पतली परत से “बचता” है, जिसे झिल्ली कहा जाता है। इससे भ्रूण गर्भाशय की परत से जुड़ जाता है। यदि आपकी उम्र अधिक है और आप गर्भवती होना चाहती हैं, या यदि आपके पिछले आईवीएफ प्रयास सफल नहीं हुए हैं, तो असिस्टेड हैचिंग नामक तकनीक की सिफारिश की जा सकती है।
- प्रीइम्प्लांटेशन आनुवंशिक परीक्षण – भ्रूण को इनक्यूबेटर में तब तक विकसित किया जाता है, जब तक कि वे परीक्षण के चरण तक नहीं पहुंच जाते। परीक्षण कुछ आनुवांशिक बीमारियों या क्रोमोसोम के लिए किया जाता है। प्रत्येक कोशिका में सामान्यतः 46 गुणसूत्र होते हैं। जिन भ्रूणों में प्रभावित जीन या गुणसूत्र नहीं होते, उन्हें गर्भाशय में स्थानांतरित किया जा सकता है।
प्रीइम्प्लांटेशन आनुवंशिक परीक्षण से यह संभावना कम हो सकती है कि माता-पिता को आनुवंशिक समस्या होगी। इससे जोखिम से पूरी तरह छुटकारा नहीं पाया जा सकता। गर्भावस्था के दौरान अभी भी प्रसव पूर्व परीक्षण की सिफारिश की जा सकती है।
चरण 5. भ्रूण संवर्धन
निषेचन के बाद अंडे विभाजित हो जाते हैं और भ्रूण बन जाते हैं। प्रयोगशाला में लगभग दो से पाँच दिनों तक भ्रूणों की निगरानी की जाती है और उन्हें बड़ा किया जाता है।
चरण 6. भ्रूण का स्थानांतरण
गर्भाशय में एक या अधिक भ्रूण रखने की प्रक्रिया क्लिनिक में की जाती है। यह अक्सर अंडे एकत्र करने के 2 से 6 दिन के बाद होता है।
- आपको आराम करने के लिए हल्का शामक दिया जा सकता है। हालांकि, पूरी प्रक्रिया अक्सर दर्द रहित होती है, लेकिन आपको हल्की ऐंठन हो सकती है।
- कैथेटर नामक एक लंबी, पतली, लचीली ट्यूब को योनि में, गर्भाशय ग्रीवा के माध्यम से और गर्भाशय में डाली जाती है।
- एक सिरिंज जिसमें थोड़ी मात्रा में तरल पदार्थ में एक या अधिक भ्रूण होते हैं, कैथेटर के माध्यम से भ्रूण को गर्भाशय में रखा जाता है।
यदि प्रक्रिया सही तरीके काम करती है, तो अंडा पुनर्प्राप्ति के लगभग 6 से 10 दिन बाद एक भ्रूण आपके गर्भाशय की परत से जुड़ जाएगा।
गर्भावस्था की पुष्टि कैसे की जाती है?
भ्रूण स्थानांतरण के लगभग आठ से 12 दिन बाद hCG रक्त परीक्षण कराना चाहिए – इससे गर्भावस्था की पुष्टि हो जाती है। गर्भावस्था के दौरान उत्पन्न होने वाले hCG हार्मोन का स्तर रक्त में बढ़ जाता है। यदि एचसीजी रक्त परीक्षण गर्भावस्था का संकेत देता है, तो प्रारंभिक गर्भावस्था की निगरानी के लिए समय-समय पर रक्त परीक्षण किया जाएगा।
प्रसवपूर्व देखभाल आमतौर पर गर्भावस्था के लगभग छह से 10 सप्ताह बाद शुरू होती है। इस देखभाल में आम तौर पर समय-समय पर रक्त और इमेजिंग परीक्षणों के साथ-साथ उत्पन्न होने वाली किसी भी जटिलता का पता लगाने के लिए शारीरिक परीक्षण शामिल होते हैं।
यदि आप गर्भवती नहीं हैं, तो आप प्रोजेस्टेरोन लेना बंद कर देंगी और संभवतः एक सप्ताह के भीतर आपकी माहवारी शुरू हो जाएगी। यदि आपको मासिक धर्म नहीं आता है या असामान्य रक्तस्राव होता है, तो अपने डॉक्टर से मिलें।
यदि आप आईवीएफ चक्र को फिर से आज़माना चाहती हैं, तो इस बारे में आपका डॉक्टर अगली बार गर्भवती होने की संभावनाओं को बेहतर बनाने के लिए कुछ सुझाव दे सकता है।
इसे भी पढ़ें – गर्भावस्था क्या है – लक्षणों और समस्याओं की विस्तृत जानकारी
इन विट्रो फर्टिलाइजेशन (IVF) सफलता दर
इन विट्रो फर्टिलाइजेशन (IVF) की सफलता दर में उम्र सबसे महत्वपूर्ण जोखिम कारक है, जो आईवीएफ की सफलता दर को प्रभावित करता है।
- 35 वर्ष से कम उम्र के लोगों में 7%
- 35-37 वर्ष की आयु के लोगों में 38%
- 38-40 वर्ष की आयु के लोगों में 4%
- 40 वर्ष से अधिक आयु के लोगों में 9%
हालाँकि, सफलता की संभावना अन्य कारकों पर निर्भर हो सकती है, जिनमें शामिल हैं:
- बांझपन का कारण
- डिम्बग्रंथि रिजर्व परीक्षण के परिणाम
- गर्भावस्था या जीवित जन्म पहले हुआ है या नहीं
- वह रणनीति जिसका उपयोग किया जाएगा
भ्रूण स्थानांतरण के बाद के दुष्प्रभाव
भ्रूण स्थानांतरण के बाद, आप अपनी सामान्य दैनिक दिनचर्या में वापस आ सकती हैं। आपके अंडाशय अभी भी बढ़े हुए हो सकते हैं, इसलिए ज़ोरदार गतिविधियों या सेक्स से असुविधा हो सकती है। अपने डॉक्टर से पूछें कि आपको इनसे कितने समय तक दूर रहना चाहिए।
विशिष्ट दुष्प्रभावों में शामिल हैं:
- प्रक्रिया के तुरंत बाद थोड़ी मात्रा में साफ़ या खूनी तरल पदार्थ निकलना। यह भ्रूण स्थानांतरण से पहले गर्भाशय ग्रीवा की सफाई के कारण होता है।
- उच्च एस्ट्रोजन स्तर के कारण स्तन कोमलता
- हल्की सूजन
- हल्की ऐंठन
- कब्ज़
यदि आपको मध्यम या गंभीर दर्द हो, या भ्रूण स्थानांतरण के बाद योनि से भारी रक्तस्राव हो, तो अपने डॉक्टर से मिलें। आपको संक्रमण, अंडाशय का मुड़ना और डिम्बग्रंथि हाइपरस्टिम्यूलेशन सिंड्रोम जैसी जटिलताओं के लिए जांच कराने की आवश्यकता हो सकती है।
सफल इन विट्रो फर्टिलाइजेशन किन कारकों पर निर्भर करता है?
इन विट्रो फर्टिलाइजेशन (IVF) का उपयोग करने के बाद स्वस्थ बच्चे को जन्म देने की संभावना विभिन्न कारकों पर निर्भर करती है, जिनमें शामिल हैं:
- मातृ उम्र – आपकी उम्र जितनी कम होगी, आपके गर्भवती होने और आईवीएफ के दौरान अपने स्वयं के अंडों का उपयोग करके एक स्वस्थ बच्चे को जन्म देने की संभावना उतनी ही अधिक होगी। अक्सर, अधिक उम्र के लोगों में सफलता की दर को बढ़ाने के लिए आईवीएफ के दौरान दाता अंडे का उपयोग करने की सलाह दी जाती है।
- भ्रूण की स्थिति – अधिक विकसित भ्रूणों का स्थानांतरण कम विकसित भ्रूणों की तुलना में उच्च गर्भावस्था दर से जुड़ा होता है। लेकिन सभी भ्रूण विकास प्रक्रिया में जीवित नहीं रहते।
- प्रजनन इतिहास – जिन लोगों ने पहले बच्चे को जन्म दिया है, उनके आईवीएफ के जरिये गर्भवती होने की संभावना उन लोगों की तुलना में अधिक है, जिन्होंने कभी बच्चे को जन्म नहीं दिया है। उन लोगों में सफलता दर कम है, जो पहले कई बार आईवीएफ की कोशिश कर चुके हैं, लेकिन गर्भवती नहीं हुईं।
- बांझपन का कारण – अंडों की औसत आपूर्ति होने से आईवीएफ का उपयोग करके गर्भवती होने की संभावना बढ़ जाती है। जिन लोगों को गंभीर एंडोमेट्रियोसिस है, उनके आईवीएफ के माध्यम से गर्भवती होने की संभावना उन लोगों की तुलना में कम है, जो बिना किसी स्पष्ट कारण के बांझपन से पीड़ित हैं।
- जीवनशैली संबंधी कारक – धूम्रपान या नशीले पदार्थों के सेवन से आईवीएफ की सफलता की दर कम हो सकती है। अक्सर, जो लोग धूम्रपान करते हैं, उनमें आईवीएफ के दौरान कम अंडे प्राप्त होते हैं और गर्भपात भी हो सकता है। मोटापा गर्भवती होने की संभावना को भी कम कर सकता है।
इसे भी पढ़ें – गर्भाशय ग्रीवा कैंसर: क्या महिलाओं के लिए एक साइलेंट किलर है?
अपनी इन विट्रो फर्टिलाइजेशन (IVF) सफलता दर कैसे सुधारें?
आपकी सफलता की संभावनाओं को बढ़ाने के लिए यहां कुछ विशेषज्ञ-अनुशंसित सुझाव दिए गए हैं:
- सही आईवीएफ केंद्र चुनें, हमेशा विश्वसनीय, पारदर्शी और तकनीक-संचालित क्लिनिक का चयन करें।
- अपने फर्टिलिटी डॉक्टर की सलाह का सख्ती से पालन करें।
- फोलिक एसिड, एंटीऑक्सीडेंट और आयरन से भरपूर संतुलित आहार लें।
- धूम्रपान और शराब के सेवन से बचें।
- योग, ध्यान या परामर्श जैसी तकनीकों से तनाव मुक्त रहें।
- बेहतर परिणामों के लिए ICSI, PGT (प्रीइम्प्लांटेशन जेनेटिक टेस्टिंग), या ब्लास्टोसिस्ट कल्चर जैसी उन्नत तकनीकों पर विचार करें।
आखिरी बात भी बहुत महत्वपूर्ण है…
यह निर्णय लेना, कि इन विट्रो फर्टिलाइजेशन (IVF) की प्रक्रिया से गुजरना है या नहीं और यदि पहला प्रयास असफल हो जाये, तो अगला प्रयास कैसे करें, यह एक अविश्वसनीय रूप से जटिल निर्णय है।
इस प्रक्रिया का वित्तीय, शारीरिक और भावनात्मक प्रभाव कठिन हो सकता है। यह निर्धारित करने के लिए कि आपके लिए सबसे अच्छे विकल्प क्या हैं और क्या इन विट्रो फर्टिलाइजेशन (आईवीएफ) आपके और आपके परिवार के लिए सही रास्ता है।
आईवीएफ के बारे में अधिक जानकारी के लिए अपने डॉक्टर से विस्तारपूर्वक चर्चा करें। इस प्रक्रिया में अपनी और अपने साथी की मदद के लिए एक अच्छे परामर्शदाता की तलाश करें।
अक्सर पूछे जाने वाले प्रश्न
सफल गर्भधारण के लिए कितने आईवीएफ चक्र आवश्यक हैं?
कई जोड़े पहले या दूसरे चक्र में गर्भधारण करते हैं; वहीं अन्य को उनकी चिकित्सीय स्थिति के आधार पर कई चक्रों की आवश्यकता हो सकती है।
पहले प्रयास में आईवीएफ की सफलता की संभावना क्या है?
पहले इन विट्रो फर्टिलाइजेशन (IVF) प्रयास पर, सफलता दर 20% से 35% तक होती है। सही क्लिनिक और भ्रूण की गुणवत्ता अच्छी होने से संभावनाएँ बेहतर हो सकती हैं, हालाँकि कभी-कभी कई चक्र आवश्यक हो सकते हैं।
क्या 40 से अधिक उम्र की महिलाएं सफल आईवीएफ कर सकती हैं?
हां, लेकिन संभावना कम है, आपके अपने अंडों के साथ लगभग 10-20%। दाता अंडे सफलता को 60-70% तक बढ़ा सकते हैं।
क्या अधिक भ्रूण स्थानांतरित करने से आईवीएफ की सफलता बढ़ जाती है?
एक से अधिक भ्रूण से आपकी सफलता दर बेहतर हो सकती है, लेकिन यह जोखिम भरा निर्णय है, जिससे एक से अधिक बच्चे भी हो सकते हैं। सुरक्षा की दृष्टि से डॉक्टर भी आमतौर पर एक या दो भ्रूणों का सुझाव देते हैं।
क्या आईवीएफ की सफलता दर 100% है?
नहीं, यह उम्र, अंडे, शुक्राणु, गर्भाशय और क्लिनिक द्वारा उपयोग की जाने वाली उन्नत तकनीकों पर निर्भर करता है। सर्वोत्तम स्थितियों में, संभावनाएँ प्रति चक्र 60% से अधिक हो सकती हैं।
दोस्तों, यह लेख आपको कैसा लगा नीचे Comment Box में अपने विचार अवश्य बताएं। पसंद आने पर लेख को Social Media पर अपने दोस्तों के साथ भी Share अवश्य करें, ताकि इस महत्वपूर्ण जानकारी का फायदा अन्य लोग भी उठा सकें, जल्द फिर वापस आऊंगा एक नये लेख के साथ।
अस्वीकरण: इस लेख के माध्यम से दी गई जानकारी, बीमारियों और स्वास्थ्य के बारे में लोगों को केवल जागरूक करने हेतु हैं। यहाँ दी गई किसी भी सलाह, सुझावों को निजी स्वास्थ्य के लिए उपयोग में लाने से पहले किसी पंजीकृत चिकित्सक की सलाह अवश्य लें। healthyastyle जानकारी की सटीकता, पर्याप्तता, पूर्णता, वैधता, विश्वसनीयता या उपयोगिता के बारे में कोई गारंटी या वारंटी (स्पष्ट या निहित) प्रदान नहीं करता है; और इससे उत्पन्न होने वाली किसी भी देयता से इनकार करता है।
References –
https://www.medicalnewstoday.com/articles/262798
https://www.yalemedicine.org/conditions/ivf
https://preranahospitalmysore.com/blog/what-are-the-different-types-of-ivf-treatments-available-in-india
https://www.yalemedicine.org/conditions/ivf
https://www.indiraivf.com/blog/ivf-success-rates-by-age-and-number-of-embryos
https://my.clevelandclinic.org/health/treatments/22457-ivf
https://www.healthline.com/health/in-vitro-fertilization-ivf



